



Aspergilosis
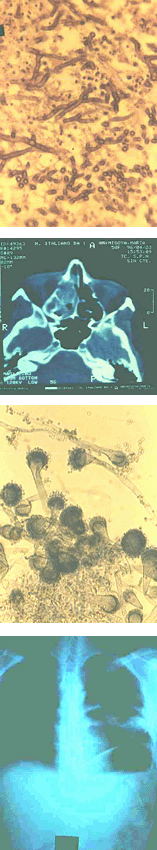
Las aspergilosis por Aspergillus fumigatus, Aspergillus flavus o Aspergillus niger son complicaciones poco frecuentes en el SIDA. Se presentan tardíamente, en pacientes con recuentos de células CD4 muy bajos, inferiores a 50/µl y en un buen número de casos hay otras causas predisponentes, en particular leucopenia prolongada o tratamiento con corticoides. Se asocia con frecuencia a otros patógenos oportunistas del aparato respiratorio como P. carinii, M. tuberculosis, M. avium complex, CMV y Toxoplasma gondii (21). Las infecciones se sitúan en los senos paranasales, el árbol traqueobronquial y los pulmones, tienen un curso subagudo y progresivo, su respuesta a los antifúngicos es escasa y el pronóstico es malo (43, 59, 66, 69).
Clínicamente, la aspergilosis presenta cuatro síndromes:
Las alteraciones de los senos paranasales presentan el aspecto de una pansinusitis invasiva que no responde al tratamiento con antibióticos antibacterianos. La tomografía computarizada del encéfalo muestra aumento del espesor de las mucosas y masas ocupantes de la luz de los senos. La secreción es purulenta o hemorrágica y el examen microscópico directo con OHK al 10 % muestra filamentos hialinos, ramificados y tabicados. Los cultivos del material obtenido por biopsia de la mucosa, acusa el desarrollo de abundantes colonias de una especie del género Aspergillus. El diagnóstico de certeza se establece por la comprobación histopatológica del crecimiento invasivo de las hifas dentro de la mucosa y los tejidos subyacentes (13).
Las lesiones pulmonares producen tos, expectoración mucopurulenta y hemoptisis. Radiológicamente aparecen infiltrados heterogéneos y excavados similares a los observados en la tuberculosis y en la aspergilosis necrotizante o semi-invasiva. El diagnóstico se lleva a cabo por los mismos procedimientos enunciados en las sinusitis, examen micológico directo y cultivos y comprobación histopatológica de la naturaleza invasiva de la infección fúngica. En una elevada proporción de los pacientes con aspergilosis asociada al SIDA, se registran antecedentes de neumocistosis pulmonar previa. Los estudios serológicos buscando anticuerpos específicos, que son normalmente positivos en los pacientes HIV-negativos con aspergilosis necrotizante, dan resultados muy variables en los enfermos con SIDA, de cualquier forma, es recomendable hacer inmunodifusión y contrainmunoelectroforesis con aspergilina (23, 66).
Tanto en la aspergilosis invasiva pulmonar como en las formas diseminadas, es posible detectar la presencia de galactomananos de Aspergillus fumigatus, en muestras de suero y orina de los pacientes.
Se emplea para ello una técnica de ELISA, este procedimiento resulta más sensible que la aglutinación de partículas de látex (21, 23, 40).
Las lesiones traqueobronquiales producen fiebre, tos, expectoración mucopurulenta, expulsión de seudomembranas y hemoptisis. El examen endoscópico permite visualizar úlceras, seudomembranas y zonas hemorrágicas. Este estudio facilita la obtención de biopsia para el diagnóstico de certeza (40).
El tratamiento de este tipo de aspergilosis suele fracasar con frecuencia, debe intentarse la anfotericina B por vía intravenosa, en dosis de 0.8 a 1 mg/kg/día, o el itraconazol a razón de 400 mg/día. En casos que las expectativas de supervivencia del paciente lo justifiquen, puede indicarse la anfotericina B liposomal o asociada a otras formas de lípidos, que permite el empleo de dosis diarias mayores incrementando su eficacia terapéutica (21, 23, 26). La resección del lóbulo pulmonar afectado se justifica cuando las lesiones excavadas afectan zonas vecinas a los grandes vasos sanguíneos y el peligro de hemoptisis fulminante es marcado. Igualmente, el vaciamiento quirúrgico de los senos paranasales y la extirpación de las áreas necrosadas, mejora el pronóstico de esta micosis.
