Microbiología e Infectología
La identificación de organismos patógenos, clasicamente está fundamentada en el estudio de características fenotípicas. Los microorganismos asociados a una enfermedad son identificados por medio de tinción y observación bajo el microscopio, cultivo, características bioquímicas o de crecimiento o reactividad inmunológica ( reconocimiento por anticuerpos). Sin embargo, la mayoría de estas técnicas no son siempre disponibles y consumen mucho tiempo antes de obtener un resultado, o presentan bajos niveles de sensibilidad o especificidad. Con el tiempo muchos de estos métodos serán complementados o sustituídos por análisis de características genotípicas.
Las estrategias diagnósticas usando técnicas de biología molecular en enfermedades infecciosas pueden ser resumidas de la siguiente manera: A) Amplificación del ADN del organismo patógeno (PCR, LCR, etc.). B) Hibridación ( Southern blots, dot blots, sondas moleculares, etc.). C) Hibridación in situ con sondas moleculares (ADN o ARN) o amplificación del ADN in situ.
Un requisito indispensable para el uso de la biología molecular en el diagnóstico de agentes patógenos es el conocer parcial o totalmente el genoma del organismo en cuestión. Para poder desarrollar sondas moleculares específicas a un organismo tenemos que haber clonado y secuenciado o parcialmente caracterizado el material genético que permita identificar regiones específicas a cada organismo y a cada especie. Con frecuencia se usan secuencias repetitivas en el ADN (i.e. ARN ribosomal) que generan patrones distintivos de hibridación similares al polimorfismo observado en eucariotas.
Una vez identificada la secuencia específica perteneciente al organismo patógeno, el proceso diagnóstico sigue los mismos principios descritos anteriormente para el uso de mapas de restricción, amplificación del ADN o hibridación. Basados en técnicas de biología molecular el diagnóstico microbiológico se encuentra limitado principalmente por la representación del material genético perteneciente al organismo patógeno en la muestra a ser estudiada y la sensibilidad del mismo a ser degradado.
Muchas ventajas pueden ser adscritas al uso de sondas de ADN y a las técnicas de amplificación del ADN, las cuales podemos resumir en: A) Alta sensibilidad. B) Alta especificidad. C) Rapidez en el diagnóstico D) relativo bajo costo. Debido a la alta sensibilidad de estas técnicas, el mayor riesgo es el de contaminación de las muestra, lo cual disminuye la especificidad. Esto es particularmente cierto en el caso de la amplificación del ADN por la PCR, donde es posible amplificar secuencias de ADN a partir de una sola copia del genoma del organismo patógeno.
Esta altísima sensibilidad es particularmente útil en el diagnóstico de infecciones virales. En un estudio multicéntrico donde se compararon, usando PCR, 105 pacientes seronegativos para VIH-1 (Virus de Inmunodeficiencia Humana tipo 1) y 99 pacientes seropositivos/cultivos positivos para el mismo virus, se demostró un porcentaje de sensibilidad del 99% y especificidad del 94,7% para el diagnóstico hecho por PCR (Sheppard, 1991). En la actualidad existen firmas comerciales encargadas de distribuir kits diagnósticos para VIH-1 basados en la PCR con sensibilidad entre 97-100% y especificidad del 100%. También están disponibles comercialmente, kits que permiten evaluar la carga viral basados en la misma tecnología. Este último punto es de mucha importancia a la hora de evaluar la respuesta al tratamiento.
Muchos otros virus son diagnosticados por medio de técnicas de amplificación del ADN o hibridación, tal es el caso de Virus de Papiloma Humano (VPH) y todos sus genotipos al igual que el Virus de la hepatitis C. Comparando distintos métodos diagnósticos para el Virus de Hepatitis B (HBV) se encontró que el inmunoensayo enzimático era capaz de detectar ~3 x 107 partículas virales por mL de suero. Usando hibridación de ADN, incrementa la sensibilidad a niveles de detectar ~105 partículas virales por mL de suero. Aplicando amplificación por la PCR se logra detectar entre 1-10 copias de virus por mL.
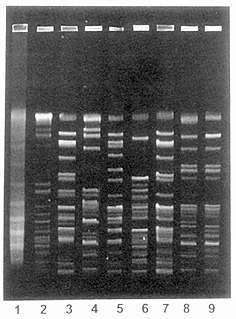 Muchos otros agentes patógenos pueden ser
diagnosticados usando tecnología molecular, en donde la mayor
ventaja no sólo radica en la sensibilidad o especificidad, sino
en el corto tiempo para la obtención del resultado. La
meningitis tuberculosa afecta a mas del 10% de los pacientes con
tuberculosis y a pesar de existir tratamiento efectivo, la
mortalidad y la morbilidad permanecen alta. Esto puede ser debido
a un retardo en el diagnóstico, el cual, usualmente depende de
la visualización del mycobacterium bajo el microscopio, usando
tinciones especiales con muy baja sensibilidad, o el uso del
inmunoensayo enzimático de muestras de líquido cefaloraquídeo.
El cultivo confirmatorio de la infección por mycobacterium puede
tomar entre dos a tres semanas en dar resultados. Usando la PCR
podemos obtener resultados confirmatorios con bastante buena
sensibilidad y discriminación entre especies en menos de seis
horas desde la toma de la muestra.
Muchos otros agentes patógenos pueden ser
diagnosticados usando tecnología molecular, en donde la mayor
ventaja no sólo radica en la sensibilidad o especificidad, sino
en el corto tiempo para la obtención del resultado. La
meningitis tuberculosa afecta a mas del 10% de los pacientes con
tuberculosis y a pesar de existir tratamiento efectivo, la
mortalidad y la morbilidad permanecen alta. Esto puede ser debido
a un retardo en el diagnóstico, el cual, usualmente depende de
la visualización del mycobacterium bajo el microscopio, usando
tinciones especiales con muy baja sensibilidad, o el uso del
inmunoensayo enzimático de muestras de líquido cefaloraquídeo.
El cultivo confirmatorio de la infección por mycobacterium puede
tomar entre dos a tres semanas en dar resultados. Usando la PCR
podemos obtener resultados confirmatorios con bastante buena
sensibilidad y discriminación entre especies en menos de seis
horas desde la toma de la muestra.
Muchas de las infecciones por organismos intracelulares pueden ser diagnosticadas con relativa facilidad con la ventaja agregada de poder hacer distinciones taxonómicas entre las especies de una misma familia en relativo corto tiempo.
El desarrollo de nuevas sondas moleculares y la validación de muchos protocolos de amplificación por la PCR, están aumentando en forma exponencial y muy pronto muchas de las técnicas convencionales en el laboratorio de microbiología se verán complementadas o substituídas por técnicas que involucren el uso de la genética molecular.